La riabilitazione del deficit vestibolare acuto
11 agosto 2021
LA RIABILITAZIONE DEL DEFICIT
VESTIBOLARE ACUTO
in La Riabilitazione Vestibolare a cura di Antonio Cesarani, 2007, pag. 281-293
Giorgio Raponi, Ornella Melis
Il deficit vestibolare acuto unilaterale consiste in un’improvvisa asimmetria del funzionamento vestibolare: l’input sensoriale informazionale di un emisistema vestibolare ai centri diminuisce repentinamente in modo più o meno marcato rispetto al controlaterale.
La sede della lesione può interessare il labirinto, il nervo (neurite vestibolare), il ganglio (ganglionite), uno o più nuclei vestibolari (neuronite), le loro interconnessioni, e/o le vie vestibolo-cerebellari. In tutti questi casi il deficit vestibolare acuto è frequentemente causato da una infezione e/o reinfezione virale, da una sofferenza vascolare acuta del labirinto, come nella S. di Lindsay-Hemenway, o da un trauma, come nella frattura della rocca petrosa.
Il deficit vestibolare acuto può associarsi ad ipoacusia e acufeni, ovvero presentarsi con il quadro clinico di una cocleovestibolopatia acuta improvvisa.
Nel deficit vestibolare acuto (descritto da Stenger e Frenzel nel 1965) si osservano gli stessi segni e sintomi che seguono ad una labirintectomia, articolati in 4 fasi: una fase irritativa
nella quale il paziente ha una semplice fugace sensazione vertiginosa ed il nistagmo batte verso il lato leso con normoreflettività alle prove strumentali; una fase della perdita funzionale improvvisa o paralisi del sistema
nella quale il paziente è sofferente poiché lamenta la tipica vertigine rotatoria con nistagmo spontaneo battente verso il lato sano, deviazione al Romberg ad occhi chiusi verso il lato leso, Unterberger con deviazione vestibolo-spinale verso il lato leso e presenta reazioni strumentali assenti o ridotte dal lato leso.
Segue poi la fase del compenso
centrale nella quale si assiste più o meno rapidamente ad una progressiva riduzione dei segni e dei sintomi, pur con la persistenza della ipo-areflessia monolaterale alle prove caloriche, mentre la risposta alle prove rotatorie tende a divenire bilanciata. Il nistagmo, in questa fase solitamente latente, può essere elicitato con manovre specifiche come l’Head Shaking Test, l’Head Impulsive Test (HIT) o con la stimolazione vibratoria mastoidea a 100 Hz. Le deviazioni vestibolo-spinali sono rilevabili soprattutto nello stepping. Infine si assiste alla fase del recupero
nella quale la funzione dal lato leso riprende parzialmente e le prove strumentali sono bilanciate.
Nelle fasi iniziali di questa sindrome i sintomi predominanti sono la nausea, il vomito, la vertigine acuta rotatoria in qualsiasi posizione della testa e del corpo, con un lieve sollievo solo nel decubito controlaterale alla lesione, l’oscillopsia dovuta al nistagmo spontaneo, e l’instabilità più o meno marcata con tipica lateropulsione nella stazione eretta e nella marcia verso il lato leso.
Il deficit vestibolare acuto viene considerato come una sindrome nella quale il compenso gioca un ruolo fondamentale. I tempi di recupero si possono considerare inversamente proporzionali all’efficacia e alla rapidità delle terapie finalizzate a favorire i meccanismi di compenso.
Il trattamento
si articola in una fase immediata di terapia medica sintomatica di controllo dei sintomi neurovegetativi con i classici farmaci antiemetici (Metoclopramide o Levosulpiride) e soprattutto con terapie favorenti il compenso ed il recupero neurochimico con farmaci quali l’Amantadina, il Piracetam e la Citicolina, se possibile somministrati per via e.v.
Ma il trattamento più importante è quello riabilitativo che è indispensabile iniziare il più precocemente possibile.
METODOLOGIE E TECNICHE RIABILITATIVE
La terapia riabilitativa si basa su una serie di esercizi che hanno lo scopo di accelerare e perfezionare il recupero di pazienti con lesioni vestibolari; tale fine viene raggiunto con l’utilizzo di tecniche ed esercizi che sfruttano la condizione di “abitudine, ritenuta il primo livello di quel processo di apprendimento e di adattamento che è il compenso vestibolare e quindi la base del trattamento terapeutico. L’abitudine vestibolare agisce sul meccanismo che consente la variazione della risposta vestibolare con la ripetizione di determinati movimenti. Con l’arrivo di nuovi impulsi il “centro” si abitua ad accettare quegli input che vanno a rimpiazzare quelli che, per patologia intervenuta, sono venuti a mancare.
Il primo protocollo
pubblicato è quello di Cawthorne e Cooksey
(1944), ripreso successivamente negli anni ’70 e ’80, in Francia da Portmann e Boussen, in Belgio da Norrè e in Inghilterra dalla Dix.
Si tratta di un protocollo “fisso” i cui esercizi sono suddivisi in esercizi da eseguire a letto (A), seduti (B), in piedi (C) e in movimento (D). Gli esercizi (B), (C) e (D) sono da eseguire durante sedute terapeutiche di gruppo.
A letto:
1. Movimenti degli occhi prima lenti poi rapidi
a) su e giù
b) da un lato all’altro
c) fissazione di un dito che si muove, da circa 30 cm a 1 metro allontanandosi dal viso.
2. Movimenti della testa prima lenti poi più rapidi, dapprima ad occhi aperti, in seguito ad occhi chiusi:
a) flesso-estensione
b) rotazione dx e sin.
Seduti:
1. e 2. come sopra
3. movimenti delle spalle
4. piegarsi in avanti e raccogliere oggetti da terra.
In piedi:
1. come Al, A2, B3
2 passare dalla posizione seduta a quella eretta prima con gli occhi aperti, poi con gli occhi chiusi
3 passare una pallina da una mano all’altra sopra il livello degli occhi
4 passare una pallina da una mano all’altra dietro le ginocchia
5 passare dalla posizione seduta a quella eretta ruotando contemporaneamente il corpo.
In movimento:
1 in cerchio attorno ad una persona posta al centro che passa una palla e alla quale la palla va restituita
2 camminare avanti e indietro prima ad occhi aperti poi ad occhi chiusi
3 salire e scendere da un piano inclinato prima ad occhi aperti poi ad occhi chiusi
4 salire e scendere da gradini prima ad occhi aperti poi ad occhi chiusi
5 giochi che comportano spostamenti bruschi, rapidi, arresti ecc. (es. pallacanestro).
TRATTAMENTO RIABILITATIVO DI STRUPP
I pazienti vengono istruiti ad alzarsi alle 7.00, a camminare fino al bagno (i primi giorni con l’aiuto di un’infermiera), a camminare nella stanza e in reparto e dal terzo giorno del giardino dell’Ospedale, a guardare la TV e a leggere libri o giornali. I pazienti vengono inoltre sottoposti a intensa fisioterapia (circa 30 minuti 3 volte al giorno) comprendente esercizi di Cawthorne-Cooksey e Norré. Successivamente i pazienti vengono istruiti ad eseguire un programma di esercizi domiciliari 3 volte al giorno per altre 3 settimane con l’ausilio di 3 video, ciascuno della durata di circa 10 minuti. I pazienti sono incoraggiati ad eseguire soprattutto quei movimenti che provocano o aumentano i loro sintomi.
Gli esercizi sono specifici per i 3 diversi sottosistemi: visivo, vestibolare e somatosensoriale.
’. I sistemi visivo, oculomotorio e otticocinetico vengono allenati con movimenti di smooth- pursuit, saccadici e otticocinetici.
Per generare i movimenti di pursuit il paziente viene fatto sedere davanti a uno schermo e gli è richiesto di seguire un punto laser che si muove casualmente orizzontalmente (+/- 40°), verticalmente (+/- 20°) e diagonalmente (+/- 40°) a velocità da 10 a 70°/sec. Per generare il nistagmo otticocinetico il paziente osserva larghe strisce che si muovono orizzontalmente e verticalmente davanti a lui a velocità da 10 a 70°/sec. Tale esercizio ha lo scopo di ottenere nel paziente acuto la riduzione del nistagmo spontaneo utilizzando un nistagmo otticocinetico (NOC) di direzione opposta al nistagmo spontaneo; esso facilita i meccanismi di transfer NOC / VOR (vestibular ocular reflex) e i meccanismi di velocity Storage. Per generare i saccadi il paziente osserva un grosso punto che salta casualmente sullo schermo in direzione orizzontale, verticale e diagonale con diverse ampiezze. Inoltre il paziente viene provvisto di una palla che deve passare da una mano all’altra seguendola con gli occhi. Questi esercizi devono essere eseguiti 3 volte al giorno in ordine casuale e la loro durata viene aumentata gradualmente da 1 a 5 minuti.
2. Il sistema vestibolare viene stimolato con movimenti ripetitivi di rotazione e inclinazione della testa e del corpo. Il paziente viene istruito a muovere la testa a diverse velocità e frequenze mentre fissa un grosso punto. La frequenza e l’ampiezza dei movimenti della testa vengono indicate da istruzioni sullo schermo in combinazione con un metronomo.
3. I sistemi somatosensoriali. Stazione eretta: il paziente deve stare in piedi con gli occhi aperti o chiusi e i piedi distanziati, ravvicinati o uno davanti all’altro (in tandem). In queste diverse condizioni deve muovere il tronco in direzione antero-posteriore e mediolaterale. Deve poi stare in piedi con la testa voltata a destra e a sinistra, così come in flessione ed estensione, mentre esegue gli stessi movimenti anteroposteriormente e lateralmente. Un fisioterapista supervisiona tutti i movimenti. Dal terzo giorno in avanti il paziente deve eseguire gli esercizi su un materassino di gommapiuma. Più tardi, sempre sotto la supervisione di un fisioterapista, deve saltare su un trampolino. Cammino e corsa: il paziente viene istruito a camminare con occhi aperti o chiusi avanti, indietro e lateralmente lungo una linea; più tardi deve eseguire gli stessi esercizi su un materassino di gommapiuma e su rampe. A partire dal 4°- 6° giorno il paziente viene istruito a camminare su superfici irregolari e a cominciare a fare jogging. Riflesso cer- vico-oculare: il paziente viene fatto sedere su una sedia rotatoria mentre fissa un bersaglio davanti a lui. Viene quindi istruito a muovere il tronco tenendo costante la posizione della testa.
PROTOCOLLO HERDMAN
Gli esercizi possono essere eseguiti in ogni ambiente, non richiedono alcuna attrezzatura e devono essere ripetuti più volte nella giornata (da 3 a 5 volte), dedicando pochi minuti per ogni seduta. Si inizia dall’esercizio più semplice passando all’esercizio successivo fino a quando non si raggiungono chiare difficoltà. Gli esercizi eseguiti con facilità andranno via via abbandonati per affrontare solamente quelli più impegnativi.
Il paziente deve scegliere una mira e continuare a fissarla mentre esegue una rotazione del capo sul piano orizzontale (movimenti destra-sinistra e viceversa) o sul piano verticale (movimenti di flessione ed estensione). L’angolo e la velocità di rotazione del capo costituiscono l’aspetto fondamentale del trattamento riabilitativo: l’angolo deve essere di piccola ampiezza (30° a destra e 30° a sinistra, 20° verso l’alto e 20° verso il basso) per consentire la fissazione della mira; la velocità deve essere via via crescente in modo che il paziente lavori alla velocità massima in cui l’immagine resta ferma e nitida.
Ogni esercizio deve essere eseguito inizialmente per 30 secondi, in seguito per un minuto. Fra un esercizio e l’altro è necessario rispettare un intervallo di riposo di almeno 1 minuto.
Sequenza degli esercizi:
1 Posizione seduta.
Ruotare il capo a velocità progressivamente crescente, sul piano orizzontale fissando una mira per 30 secondi.
2 Posizione seduta.
Ruotare il capo a velocità progressivamente crescente, sul piano orizzontale e verticale fissando una mira per 30 secondi.
3 Posizione in piedi, a piedi ravvicinati e braccia lungo i fianchi.
Ruotare il capo a velocità progressivamente crescente, sul piano orizzontale e verticale fissando una mira per circa 60 secondi.
4 Posizione in piedi, a piedi uniti e braccia lungo i fianchi.
Ruotare il capo a velocità progressivamente crescente, sul piano orizzontale e verticale fissando una mira per circa 60 secondi.
5 Posizione in piedi, a piedi uniti e braccia incrociate sulle spalle.
Ruotare il capo a velocità progressivamente crescente, sul piano orizzontale e verticale fissando una mira per circa 60 secondi.
6 Posizione in piedi, piedi in tandem (punta-tallone) e braccia allargate.
Ruotare il capo a velocità progressivamente crescente, sul piano orizzontale e verticale fissando una mira per circa 60 secondi.
7 Posizione in piedi, piedi in tandem e braccia lungo i fianchi.
Ruotare il capo a velocità progressivamente crescente, sul piano orizzontale e verticale fissando una mira per circa 60 secondi.
8 Posizione in piedi, piedi in tandem e braccia incrociate sulle spalle.
Ruotare il capo a velocità progressivamente crescente, sul piano orizzontale e verticale fissando una mira per circa 60 secondi.
RIABILITAZIONE MEDIANTE STIMOLAZIONE OTTICOCINETICA
La stimolazione otticocinetica sollecita i meccanismi di velocity Storage e soprattutto il transfer tra il NOC e il VOR. Con il soggetto in posizione seduta gli effetti riabilitativi sono prevalentemente di tipo oculomotorio con riduzione del nistagmo spontaneo, mentre con il soggetto in stazione eretta si hanno anche effetti riabilitativi sul piano posturale.
RIABILITAZIONE MEDIANTE MOVIMENTI SACCADICI
Monzani et al. hanno esplorato la possibilità che i movimenti oculari saccadici possano compensare o correggere l’asimmetria dei riflessi vestibolo-spinali e indurre il sistema posturale ad un più efficiente controllo dell’equilibrio statico nei pazienti affetti da disfunzione vestibolare. Sono stati pertanto presi in esame 3 gruppi di soggetti: pazienti affetti da deficit labirintico monolaterale, pazienti affetti da disfunzione vestibolare centrale e soggetti sani. Tutti sono stati sottoposti a posturografia statica computerizzata in 3 diverse condizioni visive: a) ad occhi aperti con fissazione di una mira ferma, b) ad occhi chiusi, c) durante l’esecuzione di movimenti saccadici guidati da una mira luminosa in movimento. I pazienti con deficit vestibolare periferico hanno presentato una riduzione statisticamente significativa delle oscillazioni del corpo durante l’esecuzione di tale compito visuo-oculomotorio, rispetto ai soggetti degli altri 2 gruppi. Successivamente i pazienti con disfunzione vestibolare sia periferica che centrale, per i quali si era potuto evidenziare un effetto posturale stabilizzante dell’attività visuo-oculomotoria, sono stati sottoposti a 12 sedute consecutive di riabilitazione basata sull’esecuzione di ripetuti movimenti saccadici in risposta a bersagli mobili. Al termine del ciclo riabilitativo, sia la qualità dei movimenti saccadici che il controllo posturale hanno dimostrato significativi incrementi, soprattutto nel gruppo dei labirintopatici rispetto ai pazienti affetti da disfunzione vestibolare centrale. Tale risultato è stato inoltre accompagnato da una significativa riduzione soggettiva dell’impatto della vertigine sulla qualità della vita.
TRATTAMENTO RIABILITATIVO CON IL METODO MCS (CESARANI-ALPINI)
Il trattamento più importante ed efficace secondo la nostra esperienza, da eseguirsi il più rapidamente possibile, è basato sul metodo MCS e deve raggiungere sei obbiettivi fondamentali:
• ridurre il deficit antigravitario dal lato malato
• ridurre l’oscillopsia del nistagmo
• ridurre l’inibizione internucleare (che è il primo meccanismo automatico di recupero ma è controproducente poiché può portare ad una riduzione bilaterale della risposta vestibolare)
• attivare i meccanismi di sostituzione sensoriale
• riattivare la coordinazione
• risolvere il disorientamento spaziale.
Il primo atto del terapeuta secondo il metodo MCS
è applicare al paziente l’elettrostimolazione vestibolare nucale omolateralmente alla direzione della fase rapida del nistag mo spontaneo e, pertanto, controlateralmente al lato delle deviazioni segmentario-toniche. Gli elettrodi vengono posizionati sui muscoli paravertebrali nucali del lato sano e sul trapezio superiore del lato malato.
Con l’elettrostimolazione si può determinare la facilitazione di una via vestibolo-spinale e la contemporanea inibizione di quella controlaterale; più precisamente viene facilitata la via vestibolo-spinale controlaterale al lato della stimolazione paravertebrale.
In pratica se vogliamo stimolare la muscolatura estensoria destra, dovremo applicare gli elettrodi sui paravertebrali nucali di sinistra e sul trapezio di destra.
Grazie al minimo ingombro dell’apparecchiatura si può utilizzare l’elettrostimolazione durante gli esercizi riabilitativi potenziando così il recupero funzionale del paziente. Viene eseguita una stimolazione quotidiana di 45 min per 10 giorni e possibilmente con il paziente deambulante; nelle prime fasi del deficit vestibolare acuto, il paziente almeno per 15 min rimane a letto mentre è sotto l’effetto dell’elettrostimolatore, sdraiato sul lato sano e deve sforzarsi di tenere gli occhi aperti fissando una mira visiva posta sul lato malato.
In questa fase sono di grande aiuto i prismi a bassa gradazione (3°-5°), poiché aiutano a ridurre l’oscillopsia, stabilizzando il campo visivo nei nistagmi spontanei di 2° e 3° grado e anche perchè modificano il tono dei muscoli estensori degli arti inferiori, modificando quello dei muscoli oculomotori; è la “legge dei canali” di Gagey, secondo la quale un prisma che devia il raggio luminoso in direzione opposta a quella dell’azione preferenziale di un dato muscolo oculomotore, ha lo stesso effetto sul tono dei muscoli estensori degli arti inferiori, della stimolazione del canale semicircolare che controlla quello stesso muscolo oculomotore. I prismi vengono posizionati con la base opposta al lato leso e deviando i raggi luminosi sulla retina provocano, per il riflesso della fusione, lo spostamento in senso opposto dell’asse oculare e quindi verso il lato leso, attivando così la muscolatura estensoria degli arti inferiori omolaterale.
Il paziente acuto dopo la prima fase allettata deve cercare di riacquistare la stazione eretta e con l’aiuto del terapeuta deve sforzarsi di camminare sempre con gli elettrostimolatori, indossando i prismi e fissando una mira visiva. Anche il cambio di direzione per tornare indietro durante la deambulazione nei corridoi del reparto di degenza non può essere casuale, ma deve avvenire nello stesso senso del labirinto sano (orario se il lato sano è il destro, antiorario se il lato sano è il sinistro). A partire dal secondo giorno vengono poi insegnati dei semplici esercizi al paziente da eseguirsi a letto due volte al giorno, per 30 minuti ciascuna, sempre con elettrostimolatori e prismi; la progressione degli esercizi, alcuni liberi, altri assistiti, parte sempre da quelli meccanici per giungere via via a quelli sinergetici.
La fase successiva del trattamento MCS, consistente nella riorganizzazione neuromotoria del paziente, è pianificata su tre livelli:
meccanico: consiste nel rinforzo dei muscoli antigravitari, e mobilizzazione delle cerniere vertebrali a livello cervico-dorsale, lombo-sacrale e delle articolazioni delle caviglie per migliorare i riflessi;
cibernetico: in cui vi è integrazione tra le prestazioni oculomotorie e spinali; si correggono le sinergie posturali e gli aggiustamenti posturali anticipatori; il paziente interagisce con l’ambiente;
sinergetico: in cui vi è l’integrazione delle prestazioni cognitive con quelle motorie; il paziente impara dall’ambiente a ridurre l’incoordinazione e il disorientamento, attraverso nuove strategie di movimento e di corretto orientamento.
Fase Meccanica - riflessi
IN POSIZIONE SUPINA
• Rilassamento e controllo della respirazione
• Muovere gli occhi nelle varie direzioni
• Muovere la testa nelle varie direzioni prima lentamente poi più rapidamente
PASSARE DA SUPINO A SEDUTO e poi SUPINO
• fissare un punto, ritornare supino ma con il capo ruotato a destra (fissando un punto)
• ritornare seduto, poi ancora supino con il capo ruotato a sinistra (fissando un punto)
• ritornare seduto, poi ancora supino ma fissando il soffitto
IN POSIZIONE SEDUTA
• Rilassamento e controllo della respirazione
• muovere il capo in rotazione, flesso-estensione, lateroflessione, prima senza fissare alcuna mira, poi fissando delle mire secondo il comando del terapista
• mobilizzazione dei cingoli scapolari
• alzarsi e sedersi ripetutamente dapprima senza fissare alcuna mira, poi fissando la mira indicata dal terapista
Fase Cibernetica - funzione oculomotoria e spinale
IN POSIZIONE SUPINA
• rilassamento e controllo della respirazione
PASSARE DA SUPINO A SEDUTO
• fissare un punto, ritornare supino ma con il capo ruotato a destra (fissando un punte
• ritornare seduto, poi ancora supino con il capo ruotato a sinistra (fissando un punte
• ritornare seduto, poi ancora supino ma fissando il soffitto
IN POSIZIONE SEDUTA
• rilassamento e controllo della respirazione
• piegarsi e portare il naso sul ginocchio destro, poi sul sinistro
• piegarsi a raccogliere un oggetto e sollevarlo sopra la testa mantenendone la fissazic ne
• fissare il proprio indice, avvicinandolo e allontanandolo ripetutamente ma mantener dolo sempre a fuoco. Poi seguirlo mentre lo si muove lentamente continuamente ca destra a sinistra
IN PIEDI
• rilassamento e respirazione
• mantenere l’equilibrio davanti allo specchio modificando la base di appoggio. Prim. fissarsi nello specchio, poi eseguire gli stessi esercizi ruotando la testa e fletto-ester dendo la testa ripetutamente, infine ruotare e flesso-estendere il capo ripetutamente fissando una mira posta sullo specchio
• con il bastone ruotare il tronco a destra e a sinistra, prima senza fissare alcuna mini poi fissando delle mire secondo il comando del terapista, quindi ruotare solo il tr * co mantenendo la testa ferma e fissando una mira
CAMMINO
• camminare tranquillamente curando la respirazione
• camminare avanti e indietro (ruotando al termine), prima normalmente, poi sulle pur.: : poi sui talloni. Iniziare con gli occhi aperti, poi con gli occhi chiusi
• con il bastone camminare ruotando il tronco a destra e a sinistra, prima senza fissa re alcuna mira, poi fissando delle mire secondo il comando del terapista, quindi rufl tare solo il tronco mantenendo la testa ferma e fissando una mira
• rilassamento e respirazione
Fase Sinergetica - comportamento
IN POSIZIONE SUPINA
• rilassamento e controllo della respirazione
PASSARE DA SUPINO A SEDUTO
• ruotare il tronco a destra e a sinistra fissando delle mire secondo il comando del terapista, quindi ruotare solo il tronco mantenendo la testa ferma e fissando una mira
• leggere un libro, avvicinandolo e allontanandolo ripetutamente ma mantenendolo sempre a fuoco. Poi seguirlo mentre lo si muove lentamente continuamente da destra a sinistra
• alzarsi e sedersi ripetutamente continuando a leggere un libro
IN PIEDI
• rilassamento e respirazione
• equilibrio davanti allo specchio fissando una delle mire poste sullo specchio, secondo i comandi del terapista
CAMMINO
• cammino sul posto controllando la posizione e la coordinazione nello specchio, prima sul pavimento, poi su materassino di gommapiuma. Successivamente camminare sul materassino di gommapiuma con gli occhi chiusi
• cammino sul posto accentuando le sincinesie, prima con occhi aperti, poi con occhi chiusi, prima sul pavimento poi sul materassino di gommapiuma
• camminare avanti e indietro (ruotando al termine), prima normalmente, poi sulle punte, poi sui talloni ruotando il capo a destra e sinistra, quindi ruotando il capo ma mantenendo la fissazione di una mira posta davanti a sé, infine ruotando il capo a guardare delle mire secondo i comandi del terapista
• camminare avanti e indietro leggendo un libro
• rilassamento e respirazione.
A partire dalla fase cibernetica e nella successiva sinergetica è utile integrare gli esercizi neuromotori sovraesposti, con altri assistiti da semplici, ma utili apparecchiature come Daedalus o pedana oscillante con labirinto nella quale il paziente deve indirizzare una pallina al centro di una tavola oscillante attraverso i percorsi di un labirinto su di essa disegnato; lo Skitter che simula il movimento corporeo dello sciatore e il Rettiks che consiste in un tappeto di un particolare tipo di gommapiuma che simula la deambulazione in neve fresca.
Grazie a questi strumenti il paziente riesce a potenziare maggiormente l’aspetto cibernetico ovvero di integrazione funzionale oculomotoria e spinale e l’aspetto sinergetico decisionale sulle strategie neuromotorie più idonee per lo svolgimento dei compiti motori che gli vengono richiesti
RISULTATI APPLICATIVI DEL METODO MCS
Allo scopo di verificare l’efficacia del metodo MCS, abbiamo svolto uno studio su 30 pazienti (19 di sesso femminile e 11 di sesso maschile con età media di 52.3 anni) affetti da patologie vestibolari acute, pervenuti alla nostra osservazione e ricoverati presso le nostre strutture. Il gruppo di studio era così composto: 12 neuriti vestibolari, 9 deficit vestibolari acuti con interessamento labirintico, 6 cocleovestibolopatie acute e 3 neuroniti vestibolari.
Abbiamo utilizzato alcuni parametri: T0, il momento del ricovero; Tl, il tempo in ore trascorso dal ricovero all’inizio della applicazione dell’elettrostimolatore e dei prismi; T2, il tempo in ore trascorso dal momento del ricovero al momento della scomparsa del nistagmo di secondo grado; T3, il tempo trascorso dal momento del ricovero al momento della scomparsa totale del nistagmo, con recupero della stazione eretta e della deambulazione autonoma.
Abbiamo così ottenuto i seguenti risultati (Fig. 1):

Abbiamo inoltre suddiviso i nostri pazienti in 2 gruppi: gruppo A che considera pazienti da un Tl minimo di 1 ora ad un Tl massimo di 23 ore e gruppo B che considera i pazienti da un Tl minimo di 24 ore ad un Tl massimo di 48 ore, e abbiamo così ottenuto i seguenti risultati (Fig. 2).

Figura 2.
Confronto tra pazienti trattati entro 23 ore (gruppo A) ed entro 48 ore (gruppo B).
Il Tl-TO nel gruppo A è stato di 5,3 ore versus le 36 ore del gruppo B; il T2-T1 ne gruppo A è stato di 31 ore versus 108 ore del gruppo B; ed infine il T3-T1 nel gruppo A è stato di 82 ore versus le 156 ore del gruppo B.
I risultati ottenuti dimostrano in modo significativo non solo l’efficacia del metodo MCS nel recupero del paziente acuto ospedalizzato, ma anche come sia di fondamentale importanza iniziare il più precocemente possibile l’applicazione di elettrostimolazione e PRISMI ai pazienti acuti, poiché anche il ritardo di 1 ora provoca una geometrica dilatazione temporale del recupero.
Successivamente per lo studio della seconda fase di riorganizzazione neuromotoria del trattamento MCS sono stati utilizzati altri 40 pazienti affetti da postumi - disequilibrio - di deficit vestibolare acuto (28 di sesso femminile e 12 di sesso maschile) con un’età media di 58.1 anni, già trattati con la prima fase che abbiamo prima esposto.
Venti pazienti sono stati trattati con il metodo MCS e venti con esercizi di Cawthorne integrati con altri tratti dal protocollo Herdman e dal protocollo Strupp, e per la valutazione funzionale dei risultati ottenuti abbiamo utilizzato i seguenti questionari:
DIZZINESS HANDICAP INVENTORY SHORT FORM O DHI SF (TESIO, ALPINI, CESARANI, PERUCCA, 1999)
È la forma abbreviata della scala più semplice sul piano statistico internazionale (la DHI) con cui si analizzano gli aspetti fisici, emozionali e funzionali del disequilibrio: valuta quanto i problemi dell’equilibrio influenzino lo svolgimento delle attività della vita.
Al punteggio massimo di 14 corrisponde il grado di disabilità maggiore.
EQUI-SCALE (TESIO, 1998)
Valuta la capacità del soggetto di compiere semplici movimenti che potrebbero destabilizzarne l’equilibrio; al punteggio massimo di 16 corrispondono le prestazioni globali più elevate del paziente.
VESTIBULAR INDEX (VALUTAZIONE SEMIOBBIETTIVA DELLA FUNZIONE VESTIBOLARE, PROF T. HAID)
Ha lo scopo di indagare i sintomi e i disturbi, a cui si assegna un punteggio che va da 0 (assente) a 4 (molto patologico), che compromettono funzionalmente il soggetto. Quindi, il problema vertigine è direttamente proporzionale al punteggio finale.
I risultati ottenuti sono illustrati nella figura 3.
CONCLUSIONI
Da questo lavoro emerge complessivamente un risultato positivo e valido, sia per il gruppo di pazienti trattato con il metodo MCS che per il gruppo trattato col CAWTHORNE, visto che al temine del trattamento si ha avuto: diminuzione dei sintomi (DHIsf), aumento delle prestazioni globali (EQUISCALE), e diminuzione delle compromissioni funzionali (VESTIBULAR INDEX). Peraltro l’applicazione del protocollo di riabilitazione vestibolare secondo il metodo MCS ha consentito il conseguimento di una riduzione media della sintomatologia (v. DHIsf) in modo sensibilmente più marcato rispetto all’utilizzo della riabilitazione secondo Cawthorne (-30.1% versus -15.9%). Quanto al miglioramento medio delle prestazioni globali (v. EQUISCALE), sebbene più evidente per il metodo MCS versus il CAWTHORNE, le differenze sono state meno significative rispetto al DHI sf (+16% versus + 10%). Infine per quanto riguarda la diminuzione delle compromissioni funzionali (v. VESTIBULAR INDEX) prevale ancora nettamente il metodo MCS rispetto al CAWTHORNE (- 47% versus - 28%).
Da ciò si può concludere che il metodo MCS è realmente più efficace delle terapie tradizionali nella riabilitazione delle vestibolopatie acute periferiche, poiché consiste in un trattamento neuromotorio integrato che investe globalmente ogni singola componente dell’architettura del sistema dell’equilibrio del paziente, dalle sue fondamenta meccaniche (input sensoriali, riflessi spinali ed oculomotori) alla loro integrazione nelle reti cibernetiche sottocorticali, fino alla elaborazione sinergetica corticale delle strategie neuromotorie più efficaci a raggiungere il massimo obbiettivo nelle performances d’equilibrio sia statiche che dinamiche del paziente con il minimo dispendio energetico.
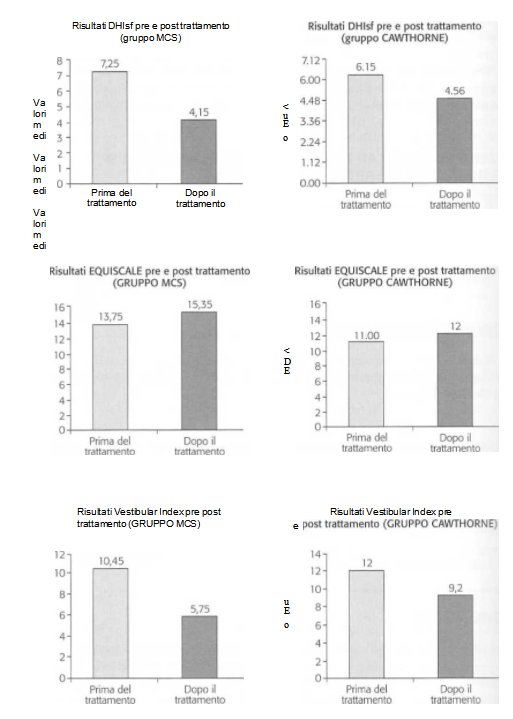
Figura 3.
Confronto dei risultati dei due trattamenti: MCS e Cawthorne.
Bibliografia
Cawthorne T. The physiological basis for head exercises. J Chartered Soc Phisiother 1944;29:106-107. Cesarani A, Alpini D, Barozzi S. Neck electrical stimulation in the treatment of labyrinth acute vertigo. Riv. It. EEG Neurofisiol 1990; CI 13,1:55-61.
Cesarani A, Alpini D. Terapia delle vertigini e del disequilibrio. Il metodo MCS. Milano: Springer- Verlag 2000.
Cesarani A, Alpini D, Brunati L, Barozzi S. The effects of the vestibular electrical stimulation. Proceedings of the NES, Clausen CF, Constantinescu L, Kirtane MV, Schneider D editors. Elsevier Science B V, 1996;24:197-207.
Cohen H. Vestibular rehabilitation reduces functional disability. Otolaryngol Head Neck Surg 1992;107: 638-643.
Cohen HS. Disability and rehabilitation in the dizzy patient. Curr Opin Neurol 2006;19:49-54.
Cooksey FS. Rehabilitation in vestibular injuries. Proc Roy Soc Med 1946;39:273-278.
Herdman SJ. Vestibular rehabilitation. 2° edition. FA Davis, Philadelphia, 2000.
Monzani D, Setti G, Marchioni E, Genovese E, Gherpelli C, Presutti L. Repeated visually-guided saccades improves postural control in patients with vestibular disorders. Acta Otorhinolaryngol Ital 2005;25:224-232.
Norre ME, Beckers AM. Vestibular habituation training. Specificity of adequate exercise. Arch Otolaryngol Head Neck Surg 1988;114:883-886.
Norre ME, Beckers AM. Vestibular habituation training: exercise treatment for vertigo based upon the abituation effect. Otolaryngol Head Neck Surg 1989;101:14-19.
Strupp M, Arbusow V, Brandt T. Exercise and drug therapy alter recovery from labyrinth lesion in humans. Ann N Y Acad Sci 2001;942:79-94.
Strupp M, Arbusow V, Maag KP, Gali C, Brandt T. Vestibular exercises improve centrai vestibulospinal compensation after vestibular neuritis. Neurology 1998;51:838-844.
Telian SA, Shepard NT. Update on vestibular rehabilitation therapy. Otolaryngol Clinics of North America 1996;29:359-371.
Vicini C, Campanini A. Techniques for VOR habituation. In Guidetti G (Ed): Rehabilitative Management of the dizzy patient. Excerpta Medica, Milano, 2000:79-92.
In Vertigine Sistema Vestibolare a cura di Sartarelli E., atti II Incontro di Aggiornamento “Castelli Romani”, Ariccia (Roma), marzo 2001, pag. 17-34 G. RAPONI, D. ALPINI, B. MONTI, A. CESARANI Desideriamo dedicare questo nostro contributo alla memoria del prof. Aldo Dufour che tanto ha contribuito allo sviluppo della vestibologia italiana e alla nostra formazione specialistica. Introduzione: Ogni funzione complessa richiede un approccio metodologico interpretativo complesso. Riteniamo quindi indispensabile dapprima delineare un modello che ci consenta di interpretare la funzione vestibolare e quindi la sintomatologia base di ogni funzione complessa è un riflesso. Nella funzione vestibolare riconosciamo pertanto due gruppi di riflessi: • riflessi oculomotori: riflesso vestibolo-oculomotore (vestibulo-ocular reflex,VOR), riflessi otticocinetici (optokinetich ocular reflexes, OKR) e cervico-oculari (cervico-ocular reflexes, COR). Questi riflessi consentono la stabilizzazione del campo visivo. • riflessi spinali: riflessi vestibulospinali (vestibulo-spinal reflexes, VSR), riflesso vestibulo- collico (vestibulocollic reflexes, VCR), riflessi cervico-collico (cervico-collic reflex, CCR), riflessi cervico-spinali (cervico-spinal reflex, CSR) e riflessi da stiramento. Questi riflessi rendono possibile il mantenimento della stazione eretta e del controllo posturale durante il movimento (saltando, camminando, correndo, ...) Dal punto di vista meccanico il Sistema Vestibolare (SV) può essere visto come il risultato della somma del funzionamento di questi riflessi, come la simultanea ma distinta attivazione di alcuni o di tutti questi riflessi, a seconda delle necessità: fissare, stare in piedi, camminare. L’organizzazione neurofisiologica di questi riflessi è però tale che non sempre essi sono facilmente distinguibili l’uno dall’altro. Frequentemente, le informazioni periferiche, come quella labirintica o visiva, convergono sugli stessi nuclei vestibolari o la stessa formazione reticolare. Lackner, a tal proposito, ha affermato che “in condizioni naturali, durante il movimento, non è possibile attivare solo un singolo input periferico”. Pertanto Norrè ha proposto di distinguere due riflessi complessi, ciascuno controllato da input sensoriali differenti ma generalmente elaborati nei nuclei vestibolari e nel cervelletto: il riflesso oculare di equilibrio (balance-ocular reflex, BOR) e il riflesso spinale di equilibrio (balance-spinal reflex, BSR). Il principio di questa classificazione è il riconoscimento di una interazione tra differenti input sensoriali a differenti sedi di elaborazione. Dal punto di vista cibernetico, tutte le strutture, periferiche e centrali, che contribuiscono al BOR e al BSR, costituiscono un sistema. Un sistema è una rete di strutture differenti interconnesse e interagenti per raggiungere un fine comune. In questo caso il fine è l’equilibrio umano. Le strutture che provvedono al BOR e al BSR costituiscono, quindi il cosiddetto sistema dell’equilibrio, identificabile dal punto di vista concettuale con il Sistema Vestibolare, interpretando quest’ultimo come una struttura complessa polisensoriale e poliefferenziale. Come sistema si definisce un insieme di componenti sistemati e interconnessi in un modo definito che assieme assolvono a una determinata funzione. Da questo punto di vista, i labirinti, gli occhi, i nuclei vestibolari, i recettori paravertebrali, i muscoli estensori antigravitari, i recettori plantari, .. etc, costituiscono un sistema che svolge la funzione di equilibrio. Il sistema vestibolare può essere interpretato come un sistema complesso, circolare, tempo variante e causale. É complesso perché comprende differenti sottosistemi e viene regolato da differenti leggi. Le caratteristiche funzionali del SE sono le stesse dei sistemi complessi in generale e le sue regole sono le stesse dei sistemi complessi aperti: la conoscenza di queste leggi e regole rappresenta la pietra angolare della strategia terapeutica di ogni tipo e sede di lesione. Il Sistema è regolato quindi dalle seguenti leggi: • Totalità ogni componente del sistema é in stretta interconnessione con gli altri componenti cosi1 che una modificazione di uno dei componenti, o sottosistema, comporta una modificazione di tutto il sistema. Per esempio, una modificazione dell’ ingresso propriocettivo può modificare il riflesso vestibolo-oculomotore e la modificazione della posizione del centro di gravità può modificare 1’ attività dei muscoli antigravitari degli arti inferiori. A questa legge consegue la non- sommatività della funzione dei singoli componenti. In altri termini il risultato funzionale è qualcosa di più e di diverso dalla semplice somma delle funzioni dei singoli componenti. Da questa legge consegue anche che non è possibile ricavare informazioni su tutto il sistema analizzando solo la funzione di uno dei suoi componenti ( studiando ad esempio il riflesso vestibolo-oculomotore) • Equifinalità: in un sistema circolare e interconnesso ciò che importa non é lo stato dei singoli sottosistemi ma la modalità di comunicazione tra gli stessi. Lo stesso risultato funzionale può quindi essere ottenuto per mezzo di differenti modalità di interconnessione e di stato dei singoli sottosistemi. La legge dell’equifinalità è la legge cibernetica che sta alla base del meccanismo neurofisiologico di sostituzione sensoriale durante il compenso vestibolare. L’ equilibrio viene mantenuto usando differenti strategie senso-motorie in differenti soggetti e/o in differenti situazioni. Lo stesso risultato di equilibrio viene ottenuto sia in soggetti normali sia in soggetti con lesione vestibolare compensata quando le interrelazioni tra i differenti componenti del sistema vengono modificate. • Retroazione: per poter funzionare in modo efficiente il sistema deve essere costantemente informato sull' efficienza dei suoi output e dei suoi sottosistemi. In altri termini le stesse uscite del sistema (movimenti oculari, movimenti del capo, contrazioni antigravitarie.etc,..) ne rappresentano anche le entrate: 1’ attività muscolare è essa stessa un input propriocettivo al sistema per controllare l’efficienza dell’uscita “Equilibrio” ( cosiddetta “re-afferenza”). • Calibrazione: un sistema è stabile rispetto alle sue variabili (input) se queste si mantengono entro determinati valori. La legge della calibrazione esprime la tollerabilitè del sistema alle variazioni ambientali e alle variazioni di stato dei suoi sotto-sistemi. E la calibrazione che ci spiega la variazione sintomatologica intra e interindividuale che spesso si osserva a parità, apparente, di situazione fisiopatologica (ad esempio nelle chinetosi). Questa è la legge cibernetica che spiega la soglia sintomatologica che può essere differente tra i vari pazienti. Dal punto di vista cibernetico possiamo affermare che, in senso generale, la farmacoterapia, quando non svolge un’azione sull’eziologia della patologia, agisce modificando i limiti di calibrazione del sistema. Poiché la calibrazione è una caratteristica strettamente individuale, si comprende bene che anche la terapia farmacologica deve essere strettamente individualizzata. • Ridondanza: il sistema dell'Equilibrio è un sistema polisensoriale (visivo, labirintico, propriocettivo, somatoestesico) in cui le informazioni sensoriali hanno frequentemente lo stesso significato informazionale. Il sistema è efficiente quando è in grado di selezionare, in ogni situazione, la/le informazioni sensoriali più idonee a mantenere l'equilibrio nel modo più corretto ed ergonomico. Anche i programmi motori sono ridondanti e lo stesso atto motorio complesso può essere effettuato attivando sinergie muscolari differenti. Specialmente nei pazienti anziani, i sintomi sono spesso dovuti a una riduzione dei livelli di ridondanza sia motoria sia sensoriale. La terapia deve necessariamente essere mirata ad aumentare la ridondanza, insegnando al paziente come usare le informazioni sensoriali residue e come ottimizzare le abilità motorie residue. • Preferenzialità: nell'ambito della polisensorialità del sistema dell'equilibrio che integra input visivi, propriocettivi, somatoestesici e labirintici (tricanalari e otolitici), in ogni individuo (e ancora più specificatamente in ogni età dell'individuo) esiste una strategia senso-motoria preferenziale. Pertanto alcuni individui utilizzano soprattutto le informazioni visive, altri quelle propriocettive, altri quelle labirintiche. É anche la preferenzialità che spiega la nota variazione sintomatologica interindividuale in rapporto con simili condizioni. In conclusione, quindi, il sistema vestibolare, dal punto di vista cibernetico viene interpretato come l’interazione di sottosistemi differenti, in particolare dei sottosistemi deputati alla finizione oculomotoria e alla funzione spinale. Tuttavia, le leggi cibernetiche non ci consentono ancora di comprendere gli aspetti cognitivi che, nell’essere umano, sottointendono alla funzione di equilibrio. Pertanto è necessario completare il modello. Quando trattiamo un paziente con vertigine o disequilibrio dobbiamo tenere in mente che si tratta di un essere umano. Ciò significa che il paziente è consapevole del suo sistema vestibolare. Il disturbo stesso e/o la sua consapevolezza impedisce al paziente di fare ciò che desidera: stare in piedi, muoversi, sdraiarsi, muovere il capo velocemente,.. É quindi necessario avere in mente un modello che interconnetta gli aspetti cognitivi con quali motori. Allo stesso tempo il modello deve portare a una semplificazione della valutazione del paziente e alla comprensione di un sistema così complesso come quello vestibolare La "sinergetica", del fisico Hermann Haken, è stata inizialmente proposta per spiegare fenomeni fisici quali le radiazioni laser e successivamente impiegato anche per la comprensione dei fenomeni fisico-chimici sottostanti alla formazione delle nuvole e processi di macroeconomia. Concettualmente, la sinergetica si trova ad essere complementare al decostruttivismo (o riduzionismo) ma, a differenza di questo, consente la costruzione di modelli interpretativi ed applicativi terapeuticamente validi. Possiamo definire i sistemi complessi proprio come quei sistemi il cui comportamento non può essere compreso in maniera semplice a partire dal comportamento dei loro elementi (non sommatività e totalità dei costituenti). In altre parole, la cooperazione degli elementi determina il comportamento del sistema globale e gli attribuisce proprietà che possono essere estranee agli elementi che lo costituiscono. La sinergetica è un campo di ricerca interdisciplinare che ricerca un metodo per condensare l'enorme. Nell'organizzazione di ogni sistema complesso e, in particolare, nel caso del sistema vestibolare, possiamo distinguere differenti livelli. Un livello può essere definito come una presentazione (o una descrizione) più semplice rispetto al tutto. La sinergetica indaga particolarmente le relazioni che intercorrono tra i livelli individuati come costitutivi di un sistema. Possiamo cioè identificare un livello "macroscopico" nel quale ci troviamo dinanzi alle proprietà del sistema nel suo complesso e più livelli "microscopici" caratterizzati da numerosi elementi immediatamente non "visibili", né "individualizzabili". Nella concezione sinergetica, lo stato "macroscopico" viene ottenuto attraverso un processo di "autorganizzazione" degli elementi "microscopici". Per quanto riguarda l'argomento che ci interessa, l'equilibrio, il livello macroscopico (che possiamo chiamare "E") è rappresentato, tautologicamente, dalla funzione "equilibrio" che più precisamente possiamo definire, scendendo di livello (che denomineremo "e"), come la cooperazione istantanea della "coordinazione motoria" ("EeA") con la "percezione dell’ orientamento del corpo nello spazio"("EeB"). A questo punto, scendiamo ulteriormente di livello. Sotto al livello submacroscopico EeA, troveremo i livelli che possiamo chiamare EeAa,b,c: • EeAa coordinazione tra movimenti della testa e/o del corpo con i movimenti degli occhi al fine di mantenere distinta la visione foveale • EeAb coordinazione tra contrazione dei muscoli antigravitari paravertebrali ed estensori degli arti inferiori e forza di gravità al fine di opporsi a quest'ultima mantenendo la posizione statica (stazione eretta, seduta, decubito laterale,...) • EeAc coordinazione tra muscoli tonici, antigravitari, fasici e forza di gravità per realizzare un passo, un salto, un movimento che porti da uno stato di equilibrio ad un altro attraverso una fase di disequilibrio, in modo armonico e finalizzato. Sotto al livello EeB, troveremo i livelli che possiamo chiamare EeBa,b: • EeBa percezione dell'orientamento reciproco dei singoli elementi corporei (orientamento segmentale) • EeBb percezione dell'orientamento del corpo e/o dei sui elementi nello spazio (orientamento spaziale). La sinergetica ci indica inoltre che la variabilità (o la stabilità) di funzionamento di un livello è inversamente proporzionale alla microscopicità del livello. In altri termini possiamo affermare che di fronte a un individuo con una finizione di equilibrio "normale" stiamo osservando il massimo livello macroscopico del sistema e quindi la variabilità di funzionamento del sistema (inteso come coordinazione e orientamento) è minima. Al contrario se osserviamo un livello inferiore (ad esempio il livello "coordinazione motoria al fine di mantenere la posizione statica desiderata") rileviamo che le modalità di mantenimento, ad esempio, della stazione eretta variano, in termini di organizzazione senso-motoria, in relazione, spesso agli stimoli ambientali. In conclusione, il sistema vestibolare viene interpretato dalla sinergetica come l’integrazione tra livelli funzionali differenti, in particolare tra orientamento spazio-temporale e coordinazione senso-motoria. Vertigine e disequilibrio possono essere interpretati come la consapevolezza di una scorretta integrazione tra i differenti livelli funzionali dell’equilibrio. La sintomatologia spontanea: In ogni campo medico una buona valutazione dell’anamnesi è la chiave per formulare una diagnosi corretta. I sintomi del paziente devono essere documentati nel modo più completo possibile, a partire dall’ inizio della malattia. Talora l’esaminatore usa termini troppo tecnici per interrogare il paziente e questo può portare a confusione e malinterpretazioni. Il primo compito da affrontare è la differenziazione tra vertigine o disequilibrio (dizziness degli anglosassoni). Vertigine è una sensazione di rotazione della/nella testa e/o del corpo, ed è accompagnata frequentemente da disturbi neurovegetativi. É la consapevolezza di una disfunzione nelle funzioni di equilibrio, è un’esperienza cosciente. La sensazione è caratterizzata dal sentirsi disorientati nello spazio, da cui l’illusione di un falso movimento di sé (vertigine soggettiva) o dell’ ambiente circostante (vertigine oggettiva). Allo stato attuale delle conoscenze scientifiche, la tradizionale distinzione tra vertigine soggettiva e vertigine oggettiva non apporta alcuna conoscenza clinica sulle cause, l'evoluzione, l'impostazione terapeutica delle vertigini. Al contrario, è importante distinguere tra vertigine spontanea e vertigine provocata, ad esempio dai movimenti del capo o dai cambiamenti posturali. La sensazione di rotazione è quella più tipica ma non è la sola ad essere generata da una disfunzione del sistema dell’equilibrio. L’impressione fondamentale è la perdita di una relazione stabile. In questo senso le sincopi, i drop attacks o gli episodi lipotimici non vanno considerati primariamente come “vertigine” anche se possono accompagnarsi a una vera vertigine. Semplificando, possiamo paragonare la “vertigine” alla sensazione che si prova quando si è su una giostra. Il disequilibrio (dizziness) è una sensazione di instabilità, di insicurezza, di “giramento della testa” che può risultare da disturbi delle strutture integrative del sistema nervoso centrale o da disfunzioni periferiche non labirintiche. Generalmente include una serie di sensazioni che si differenziano dalla vertigine per la mancanza della caratteristica “rotazione”. Il comune denominatore è la mancanza di stabilità, in stazione eretta o camminando, oppure muovendo il capo (tipicamente in flesso-estensione), è un’alterazione della modalità con la quale l’individuo è consapevole dell’ambiente e della sua relazione con esso, sia che ci si riferisca al suo orientamento fisico nello spazio, al suo equilibrio emotivo o alla sua chiarezza intellettuale. Semplificando, possiamo paragonare il “disequilibrio” alla sensazione che si prova quando si è sua una barca. Un problema particolarmente delicato è rappresentato dai disturbi dell’equilibrio del soggetto anziano. Molti sono i termini utilizzati per identificare le turbe dell'equilibrio dell’anziano: presbiastasia, presbivertigine, presbiatassia. Questi termini vogliono sottolineare che la sintomatologia e i quadri clinici si differenziano da quelli riscontrati nei soggetti più giovani. Tuttavia, anche in questo caso i disturbi dell' equilibrio possono classificarsi nei due gruppi, vertigini e disequilibrio. In questi pazienti, il disturbo é generalmente continuo o sub-continuo, raramente inabilitante, seppur fastidioso. Frequentemente, i due sintomi possono coesistere q susseguirsi temporalmente. Secondo il modello MCS la sintomatologia (vertigine o disequilibrio), compare quando: • si ha un importante e improvvisa variazione (Calibrazione) in uno degli input al sistema (nella neurite vestibolare, nella crisi di Meniere, nella vertigine parossistica posizionale) • non si ha l’utilizzo dell' input sensoriale più idoneo, come nelle chinetosi • si ha una deficitaria interconnessione delle informazioni sensoriali e/o una errata elaborazione della strategia motoria, come si osserva nella patologia neurologica (vascolare, degenerativa, neoplastica, demielinizzante) tronco-cerebellare • si ha un deficit di più input o di un input e dell' integratore centrale, come si osserva nell' anziano in cui il disequilibrio è abitualmente multifattoriale. Per quanto riguarda l’anziano, la sintomatologia più frequente è riferibile a piccoli ma numerosi deficit, che si sommano fra loro e producono una disabilità sproporzionata al loro contributo individuale. É questo il caso in cui più propriamente si possono utilizzare i termini presbiastasia e presbivertigine. Diventa rilevante quando produce una significativa disabilità nel paziente. In genere è caratterizzata da due tipi di sintomatologia: 1) sensazioni continue o subcontinue di instabilità, insicurezza nel cammino o lievi vertigini di posizione; 2) turbe dell'equilibrio più intense separate da intervalli liberi. La sintomatologia può anche essere determinata da singole cause «specifiche», legate cioè a processi patologici più individualizzati, ad evoluzione più o meno lenta, con interessamento prevalente di una sola struttura che condiziona pertanto le manifestazioni sintomatologiche. Queste forme sono molto importanti da conoscere e diagnosticare perché presentano in genere una gravità intrinseca maggiore e possono riconoscere una terapia specifica. Fra le cause «specifiche» di disturbi del sistema vestibolare (Tabella I) ricordiamo: malattie cerebrovascolari, malattie neurologiche primitive, alterazioni posturali, spondilo-artrosi cervicale, malattie otologiche, mielopatie cervicali, alterazioni visive e turbe psichiche. Intendiamo soffermarci brevemente solo su alcune di queste cause. 1) Malattie cerebro-vascolari Insufficienza Vertebro-Basilare stenosi vascolare (per es. arteriosclerosi compressione da parte di osteofiti, arteriti) improvvisa caduta o innalzamento della pressione arteriosa: ipotensione posturale o riflessa (tosse, minzione) sindrome del plesso carotideo aritmie cardiache 2) Malattie neurologiche Malattie corticali o sottocorticali: demenza multi-infartuale e di Alzheimer idrocefalo (normotensivo o ostruttivo) neoplasie cerebrali primitive o secondarie Malattie extrapiramidali: Morbo di Parkinson paralisi sopranucleare progressiva sindrome pseudobulbare Malattie con atassia cerebellare: atrofia paraneoplastica, alcoolica, da altri farmaci (fentoina), da ipotiroidismo neoplasie o metastasi Malattie con atassia sensitiva e/o ipostenia: polineuropatie (diabetica, alcoolica, carenziale) degenerazione motoneurale sindrome di Gullain Barré 3) Malattie otologiche vascolari (infarto, emorragie labirintiche) malattia di Menière o sindromi menièriformi “cupololitiasi” neurite vestibolare o cocleo vestibolare labirintiti labirintopatie da farmaci ototossici neoplasie dell’VIII e dell’angolo ponto cerebellare 4) Mielopatie cervicale da restringimento canale rachideo da ispessimento del legamento giallo da protrusione di osteofiti 5) Alterazioni visive da calo del visus: degenerazione retinica, cataratta da oftalmoparesi estrinseca con diplopia da disturbi campimetrici 6) Turbe psichiche Tabella I: Cause “specifiche” di turbe dell’equilibrio nell’anziano. Le Malattie cerebro-vascolari, ed in particolare l'Insufficienza Vertebra Basilare (IVB), sono ira le cause più frequenti di turbe dell'equilibrio in senso lato in età avanzata. La loro frequenza è tuttavia spesso sovrastimata; considerando infatti che le malattie cerebro-vascolari in Italia sono al primo posto fra le cause di morte nei soggetti di sesso femminile ed al secondo posto per quelli di sesso maschile la loro associazione con le turbe dell’equilibrio in soggetti anziani può essere puramente casuale. L’Insufficienza Vertebre Basilare è un quadro sindromico conseguente ad un ipoafflusso nel territorio delle arterie vertebrali, che con i loro rami terminali e collaterali irrorano, fra l'altro, tutto l'apparato vestibolare periferico e centrale, il tronco encefalico, il cervelletto, la corteccia occipitale. Le cause più frequenti, presenti singolarmente o associate fra loro, di IVB sono: placche aterosclerotiche nei distretti sovra-aortici intra o extra cranici, malattie ematologiche che determinano un aumento della viscosità piasmatica o una aggregazione piastrinica, malattie cardiache che provocano una transitoria caduta della pressione arteriosa. Una stenosi isolata delle arterie vertebrali di per sé non è sufficiente a determinare l'insorgere della sintomatologia; per essere tale deve associarsi ad un deficit dei circoli anastomotici o a meccanismi di «furto». Per poter attribuire all’IVB le turbe dell'equilibrio ad insorgenza improvvisa dell'anziano, deve essere soddisfatta almeno una delle seguenti condizioni: 1) che siano presenti altri sintomi neurologici quali: disartria, cefalea, diplopia, parestesie al volto, deficit campimetrici o vere e proprie sindromi alterne del tronco encefalico 2) che l’esame otoneurologico evidenzi chiari segni lesionali di interessamento del sistema dell’equilibrio a livello del tronco encefalico 3) che siano presenti fattori di rischio di vasculopatia, documentati da altre indagini cliniche e strumentali. Le Mielopatie Cervicali sono conseguenti a restringimento del canale rachideo per protrusione di osteofìti per ipertrofia del legamento giallo o, più raramente in età avanzata, per protrusione di un disco erniario. La sintomatologia è caratterizzata inizialmente da semplici turbe dell’equilibrio e sensazioni di instabilità, seguite successivamente da paraparesi spastica, atassia e dolore a livello lesionale. La Spondilosi Cervicale può concorrere ma non determinare una sintomatologia vertiginosa. I sintomi si manifestano con movimenti del collo e sono possibili tre meccanismi: 1) irritazione del simpatico cervicale che produrrebbe un'azione vasospastica a livello del circolo vertebra basilare 2) compressione diretta sulle arterie vertebrali da parte di osteofìti 3) alterato input somatosensoriale dai recettori cinetici del rachide che determinerebbe instabilità nel cammino più che vere vertigini. In genere comunque è difficile differenziare quanto della sintomatologia sia dovuta al processo artrosico e quanto sia riferibile ad IVB o a problemi posturali; è infatti risaputo che frequentemente le spondilo artrosi sono asintomatiche e che la sintomatologia non è mai proporzionale alla gravità del reperto radiografico. Le Malattie otologiche non sono fra le cause più frequenti di turbe dell’equilibrio nel soggetto anziano. Infatti anche i processi degenerativi labirintici che si instaurano fisiologicamente con l'età, essendo lenti e di solito simmetrici, non determinano sintomatologia perché si compensano man mano che si sviluppano; diventano sintomatici quando si associano ad altri deficit o lesioni acute. Fra le malattie otologiche che interessano più frequentemente la terza età ricordiamo: labirintopatie e neuropatie vascolari da interessamento dell’arteria uditiva interna, malattia di Menière o sindromi menieriformi ad insorgenza tardiva, «cupololitiasi», neuriti virali, labirintiti conseguenti ad otiti croniche, labirintopatie da farmaci ototossici, frequentemente utilizzati ad esempio nel corso di interventi chirurgici a cui possono essere sottoposti i soggetti anziani. Le Turbe Psichiche non sono dirette responsabili di sintomatologia vertiginosa in soggetti di età avanzata, tuttavia facilmente si sovrappongono alle turbe dell’equilibrio sia per elevata frequenza di disturbi mentali e depressivi in soggetti anziani, sia perché le turbe dell'equilibrio stesse posseggono un profondo impatto psicologico, tanto più marcato quanto più rapida e violenta è la modalità con cui si instaurano. Tale sovrapposizione indubbiamente modifica, spesso amplificandola, la sintomatologia vertiginosa stessa limitando in modo anche notevole l'autonomia funzionale del paziente rendendo conto di tanti insuccessi terapeutico-riabilitativi dell'anziano. La sintomatologia assume un connotato differente in rapporto alla rapidità con cui si instaura la lesione e al tipo di struttura prevalentemente coinvolta. In particolare, le crisi di vertigine, sensazione improvvisa di vedere ruotare l'ambiente circostante o di sentirsi girare, sono determinate da uno squilibrio diretto del sistema vestibolare periferico o centrale, che si instaura rapidamente; l'intensità della sintomatologia è direttamente proporzionale, oltre che alla rapidità con la quale si instaura la lesione, al deficit prodotto in rapporto alla situazione preesistente. Ad esempio, in caso di neurite vestibolare acuta con blocco vestibolare, completo la sintomatologia vertiginosa sarà meno intensa se viene colpita una «periferia» già parzialmente deficitaria; è questa una atipia che può facilmente riscontrarsi in soggetti anziani. Le sensazioni di instabilità in stazione eretta, l'insicurezza nel cammino e nei movimenti sono riferibili ad un deficit delle strutture di controllo centrali (ad es. atassia cerebellare e sindromi extrapiramidali) o ad un alterato input da una periferia non labirintica (ad es. atassia sensitiva e problemi posturali). In alternativa possono essere segno di un danno labirintico ad insorgenza subacuta, o contrassegnare il periodo post-critico che segue una crisi accessionale di vertigine, e si protraggono fino a quando non si instaura una idonea condizione di compenso. Le caratteristiche della sintomatologia possono essere influenzate dalla «preferenza sensoriale» tipica del paziente: le turbe dell'equilibrio sono tanto più intense quanto più il soggetto utilizza la «via informazionale» alterata. Il sistema dell’equilibrio degli anziani è infatti a bassa ridondanza ma ad alta Preferenzialità. Il riscontro di turbe dell’equilibrio è particolarmente frequente nel soggetto anziano in considerazione del progressivo decadimento di tutte le funzioni ricordate. Ritroviamo infatti spesso, anche in caso di invecchiamento fisiologico, un’alterata reflettività vestibolare, un deficit dell'acuità visiva, assenza di riflessi achillei, ipopallestesia, ipostenia. Negli anziani, inoltre, risultano spesso inadeguati i meccanismi di compenso centrale e può pertanto rendersi manifesto un danno preesistente che si era adeguatamente conetto. Proprio questo interessamento plurisistemico spiega anche la possibile atipia dei sintomi lamentati in rapporto al processo patologico di base e il frequente riscontro di patologie plurisintomatiche: una vera vertigine rotatoria oggettiva non sempre è dovuta ad una patologia periferica e, viceversa, un processo patologico labirintico nell'anziano può manifestarsi con una sintomatologia vertiginosa soggettiva o con semplici sensazioni di instabilità, perché può facilmente sovrapporsi ad un preesistente deficit periferico o ad un deficit dell' elaborazione centrale. Nella raccolta dell’anamnesi l’esaminatore deve sempre guidare il paziente in modo di identificare gli elementi principali della sua storia. É importante che il soggetto esprima le sue sensazioni con parole proprie, nel modo più semplice, riferendosi al in modo da le comuni attività riconoscere e identificare quali siano le situazioni disturbanti o provocanti la sua sintomatologia La sintomatologia rivelata: Gli aspetti anamnestici possono schematicamente suddividersi in aspetti qualitativi e aspetti quantitativi. Aspetti Qualitativi: • Vertigine o Disequilibrio. É importante identificare quale sia il sintomo prevalente perché frequentemente i due aspetti coesistono o si susseguono. Per esempio, in seguito a colpo di frusta, il disequilibrio compare quando il paziente rimuove il collare e la vertigine viene provocata dai movimenti del capo o dai cambiamenti di posizione. -insorgenza dei sintomi • direzione della vertigine rotatoria o lato della instabilità: “ quando cammino mi sento tirare verso destra”, oppure “ quando sono in piedi sento una forza che mi spinge verso sinistra” • remissione dei sintomi con una particolare posizione della testa o del corpo • combinazione con dolori alla colonna o rigidità, frequentemente cervicale o lombalgia • combinazione con sintomi neurovegetativi quali nausea, vomito, sudorazione • combinazione con sintomi cognitivi come disturbi dell’ attenzione o della memoria • combinazioni con sintomi sensoriali come ipoacusia, acufeni, disfagia (prima, durante o dopo la sintomatologia vertiginosa o di disequilibrio) • perdita di coscienza dopo la vertigine • cefalea o emicrania prima, durante o dopo • incidenza dei sintomi sulla vita quotidiana. Questi aspetti qualitativi possono essere quantificati anche usando questionari appositi che valutino le attività quotidiane. Aspetti quantitativi: • Distanza temporale tra qualunque alterazione dello stato di salute e inizio della sintomatologia (ad esempio è frequente la comparsa di una neurite vestibolare 7-10 giorni dopo un episodio influenzale) • insorgenza temporale di ciascun sintomo e reciproca combinazione • frequenza degli attacchi spontanei • intensità che può essere quantificata con scala decimale • durata: continua, subcontinua, transitoria, ricorrente • combinazione temporale con i sintomi uditivi Al fine di specificare la relazione tra sintomi e stato di salute generale bisogna indagare anche malattie concomitanti o altri disturbi: • traumi precedenti • precedenti visite o esami dell’ equilibrio per sintomi analoghi o per valutare idoneità lavorative • precedenti disturbi uditivi • disordini cardio-vascolari • disordini cerebro-vascolari • disordini ormonali con attenzione alla funzionalità tiroidea e ai cicli mestruali (o alle caratteristiche della menopausa) • disordini metabolici quali il diabete • assunzione di alcool, droghe o fumo • esposizione lavorativa a solventi o ad altri fattori cerebrotossici o epatotossici • precedenti trattamenti per scoliosi o ortodonzia • precedenti trattamenti ortottici o disturbi visivi “qualitativi” quali l’astigmatismo • intolleranza al movimento in età infantile (ad esempio intolleranza per la giostra) Durante la raccolta dell’anamnesi il comportamento del paziente fornisce all’esaminatore attento importanti dettagli comportamentali quali gli atteggiamenti del capo o del corpo, irrequietezza, ansia o depressione. Durante l’anamnesi, inoltre, è facile anche valutare gli aspetti attentivi e di memoria più semplici con domande di orientamento temporale (data del giorno), culturali (nome del Papa o del Presidente della Repubblica), di memoria (serie di numeri). Si possono usare specifiche scale psicometriche per indagare gli aspetti psicosomatici, ma esse sono generalmente, lunghe, noiose e mal accettate dal paziente. Taluni autori, quali Claussen, preferiscono raccogliere l’anamnesi in modo standardizzato utilizzando particolari software quali il NODEC. É nostro parere che questo approccio così impersonale e standard possa trovare impiego nel campo medico-legale, al fine di ridurre le variazioni intraindividuali nella raccolta dei dati anamnestici. Tuttavia, riteniamo che, nel campo della terapia dei disturbi dell’equilibrio, T anamnesi debba essere raccolta direttamente da colui che si farà carico degli aspetti terapeutici del paziente, al fine di instaurare al più presto un corretto rapporto interpersonale. Una modalità utile per quantificare la sintomatologia, soprattutto se caratterizzata da disequilibrio, è l’uso del questionario Dizziness Handicap Inventory di Jacobson, Craig a Newman (Tabella II) che valuta l’impatto soggettivo del sintomo sui differenti aspetti della vita quotidiana. La scala é costituita da 25 domande che indagano l’aspetto fisico (p), emozionale (e) e funzionale (f) del disequilibrio. Nella nostra esperienza la scala è stata sperimentata in un largo numero di soggetti e ha dimostrato una buona utilità sia per l’inquadramento diagnostico sia perché consente la quantificazione dei risultati terapeutici, confrontando i valori pre e post trattamento. Recentemente, insieme a Tesio e Perucca abbiamo rivalutato la scala DHI elaborandone una forma più breve e quindi di più facile gestione ambulatoriale che però, alla validazione psicometrica, si presenta tanto affidabile quanto quella estesa (Tabella III). La forma corta ( DHIsf) è una versione contratta della scala originaria che non restringe il campo delle risposte del paziente all’ impatto della sola vertigine o disequilibrio ma riguarda lo stato di salute generale del paziente. Per esempio, è possibile che la vertigine non causi problemi nel leggere al paziente (risposta “NO” nella scala DHI) ma che il paziente abbia problemi visivi tali da impedire la lettura con conseguenze sulla sua vita sociale, emotiva e anche sull’equilibrio in generale (risposta “SI” al DHIsf). Istruzioni: Lo scopo di questo questionario è identificare le difficoltà che Lei potrebbe avere a causa del disequilibrio o instabilità. Si prega di rispondere “sì”, “no”, o “qualche volta” a ciascuna domanda soltanto se il disturbo attiene al suo disequilibrio o instabilità. p1 alzare lo sguardo le aumenta i sintomi? e2 a causa dei suoi sintomi si sente frustrato? f3 a causa dei suoi sintomi ha ridotto i suoi viaggi di lavoro o di piacere? p4 i sintomi peggiorano percorrendo la corsia di un supermercato? f5 a causa dei suoi sintomi i ha difficoltà a sdraiarsi o ad alzarsi dal letto? f6 a causa dei suoi sintomi ha ridotto significativamente la sua partecipazione ad attività sociali come uscire a cena, andare al cinema, a ballare, a dei party? f7 i suoi sintomi le causano difficoltà nel leggere? p8 i suoi sintomi sono peggiorati da attività come lo sport, il ballare, i lavori domestici, (scopare, apparecchiare la tavola, pulire i lampadari,...)? e9 a causa dei suoi sintomi ha paura ad uscire di casa senza che qualcuno l'accompagni? e10 i suoi sintomi le causano imbarazzo di fronte ad altri? p11 i movimenti rapidi della testa peggiorano i suoi sintomi? fl2 a causa dei suoi sintomi, evita i luoghi alti? (dislivelli, montagne, piani alti) p13 voltarsi nel letto le peggiora, o provoca, i sintomi? f14 a causa dei suoi sintomi le é divenuto difficile eseguire i lavori di casa o lavori pesanti, in genere? el5 a causa dei suoi sintomi ha paura che le persone posano pensare che lei sia ubriaco/a? f16 a causa dei suoi sintomi le é divenuto difficile fare una passeggiata da solo/a? p17 camminare su un marciapiede le peggiora i sintomi? el8 a causa dei suoi sintomi le é divenuto difficile concentrarsi? f19 a causa dei suoi sintomi ha difficoltà a camminare nella sua casa al buio? e20 a causa dei suoi sintomi ha paura a stare in casa da solo/a? e21 i suoi sintomi la fanno sentire menomato/a? e22 i suoi sintomi hanno disturbato i suoi rapporti con i famigliari o con gli amici? e23 i suoi sintomi la fanno sentire depresso/a? f24 i suoi sintomi interferiscono con il suo lavoro o con le sue responsabilità famigliari? p25 piegarsi peggiora o provoca i suoi sintomi ? Tabella II: Dizziness Handicap Inventory, di Jacobson, Craig, Newman, 1990 Istruzioni: lo scopo di questo questionario è quello di identificare i problemi e le difficoltà che potrebbe avere e che potrebbero causare vertigine o disequilibrio. La preghiamo di rispondere “sì” o “no” a ciascuna domanda anche se i disturbi non sono causati dalle vertigini o dall’instabilità. alzare lo sguardo le aumenta i sintomi? ha ridotto i suoi viaggi di lavoro o di piacere? ha difficoltà a sdraiarsi o ad alzarsi dal letto? ha difficoltà nel leggere? i movimenti rapidi della testa le danno fastidio ? evita i luoghi alti? (dislivelli, montagne, piani alti, scale,....) voltarsi nel letto le peggiora o provoca, i sintomi? le é divenuto difficile fare una passeggiata da solo/a? camminare su un marciapiede le peggiora i sintomi? ha difficoltà a camminare nella sua casa al buio? ha paura a stare in casa da solo/a? si sente depresso/a? piegarsi peggiora o provoca i suoi sintomi ? Cesarani e Perucca, 1999. Per quanto riguarda specificatamente il problema dell’anziano, poiché uno dei rischi maggiori del disequilibrio in questo tipo di pazienti è rappresentato dalle cadute e dalle loro conseguenze, abbiamo elaborato un questionario per l’identificazione dei fattori di rischio di caduta, Falling Risk Inventory, (Tabella IV) che si propone di selezionare a livello ambulatoriale quei soggetti che possono più facilmente andare incontro ad eventi accidentali traumatici. Istruzioni: Lo scopo di questo questionario è quello di raccogliere informazioni che possano valutare il rischio che Lei corre di subire una caduta accidentale. La preghiamo di rispondere si o no a ciascuna domanda. Inciampa sui gradini delle scale? I rumori forti la fanno sobbalzare? Passa più di sei ore nella giornata davanti alla televisione? Necessita abitualmente di un accompagnatore per camminare? Le creano disagio gli spazi aperti? Le gira la testa quando urina al mattino dopo la notte? Ha dolori ai piedi quando cammina con difficoltà ad appoggiarli? Quando cammina fa fatica a vedere per terra? Soffre di disturbi di pressione? Le creano disagio i luoghi affollati? Ha dolori alle articolazioni delle gambe quando cammina? Abitualmente dopopranzo, nel pomeriggio, rimane in casa? Soffre di mal di testa improvvisi? Ha problemi di masticazione? Ha una vita solitaria o comunque ristretta all’ ambito familiare? Le capita si rovesciare oggetti accidentalmente? Ha difficoltà o paura a fare il bagno? Soffre di cuore? Fa fatica a scendere le scale? Le tremano le mani? Usa scarpe con la suola di gomma? Usa diuretici? Le gira la testa quando va di corpo? Al mattino deve rimanere seduto qualche istante sul letto prima di mettersi in piedi? Quando si guarda intorno deve muovere la testa lentamente? Passa la maggior parte del tempo in casa seduto? Ha la sensazione di svenire quando sta in piedi per un po’ di tempo? Al mattino deve alzarsi lentamente dal letto? Ha difficoltà ad allacciarsi le scarpe stando in piedi? Ha difficoltà a vestirsi stando in piedi? Le fanno male le gambe quando cammina? In casa usa le ciabatte? Tabella IV: Falling Risk Inventoiy, di Cesarani, Alpini, Tesio, 1998 Bibliografia: 1. ALPINI D, PUGNETTIL, CESARANI A., MENDOZZI L„ BARBIERI E.: Evaluation of vestibular strategica in human exploration of thè environment by means of immersive Virtual reality, in “Claussen C.F. Constantinescu L. Kirtane M.V. Schneider D. (eds), Proceedings of thè NES, Volume XXIV, Elsevier Science B.V., Amsterdam 1996, 315-323. 2. ASHBY W.R.: An Introduction To Cybemetics. Chapman & Hall, Ltd, London 1956. 3. BASAR E. (1980): Eeg-Brain Dynamics. Elsevier Biomedicai Press, Amsterdam 4. BERTALANFFY VON L. (1962): General System Theory - A Criticai Review. General System Yearbook, 7 :l-20 5. BIGUER B. DONALDSON I.M.L. HEIN A. JANNEROD M.( 1988): Neck Muscle Vibration Modifies The Representation Of Visual Motion And Direction In Man. Brain, 111:1405-1424 6. BRONSTEIN A.M. BRANDT T. WOOLLACOTT M.H. (Eds) (1996): Clinical Disorders Of Balance, Posture And Gait. Arnold Ed. London 7. CESARANI A. ALPINI D. (Eds) (1994): Equilibrium Disorders. Brainstem And Cerebellar Pathology. Springer Verlag, Milano 8. CESARANI A. ALPINI D. BONTVER R. CLAUSSEN C.F. GAGEY P.M. MAGNUSSON M. ODKVIST L. M. (Eds) (1996): Whiplash Injuries. Springer Verlag, Milan 9. CESARANI A. ALPINI D.: Vertigo and Dizziness Rehabilitation. The MCS method. Springer Verlag, Heidelberg, 1999 10. CLAUSSEN C.F. SAJATA E. ITOH A. (Eds) (1995): Vertigo, Nausea, Tinnitus And HearingLoss In Central And Peripheral Vestibular Diseases. Excerpta Medica, Amsterdam 11. CLAUSSEN C.F. (ed) (1996): Giddiness and Vestibulo-Spinal Investigations; Combined Audio-Vestibular Investigations; Experimental Neurootology. Excerpta Medica, Amsterdam 12. CLAUSSEN C.F. CONSTANTINESCU L. KIRTANE M.V. SCHNEIDER D. (eds) ( 1996): Proceedings of thè NES, Volume XXIV, Elsevier Science B.V., Amsterdam 13. DILTS R. GRINDER J.BANDLER R. BANDLER L.C. DE LOZIER I. (1980): Neurolinguistic Programming. Meta Pubblication, Cupertino, California 14. GHEZ C. (1991): Posture. In Kandel E.R. Schwartz I.H. Jessel T.M. (Eds) Principles Of Neural Science. Elsevier, New York, Amsterdam, London, Tokio,pp 596-607. 15. GLUCK M.A. RUMELHART D.E. (Eds) (1990): Neuroscience And Connectionist Theory. Lawrence Erlbaum Associates, Publishers, Hillsdale New Jersey 16. HADANI I. (1995): The Spin Theory- A Navigational Approach To Space Perception. J. Vest. Res., Voi. 5, 6:443-454 17. JACOBSON P., CRAIG W„ NEWMAN C.(1990): The Development Of The Dizziness Handicap Inventoiy. Arch. Otolaryngol. Head And Neck Surg, 116: 425-427 18. LACKNER J.R (1993): Spatial Stability, Voluntary Action And Causai Attribution During Self-Locomotion. J. Vest. Res. 3: 15-23 19. LATASH M.L.(1993): Control Of Human Movement. Human Kinetics Publishers, Champaign, Usa 20. Luxon L. M. Davies R. A. (eds) (1997): Handbook of Vestibular Rehabilitation. Singular Pub Group, San Diego 21. MATIN L. WENXUN L.(1996): Multimodal Basis For Egocentric Spatial Localization And Orientation. J. Vest. Res., Voi 5, 6, 499-518 22. MENDOZZI L.MOTTA A. BARBIERI E. ALPINI D. PUGNETTI L. (1998): The Application of The Virtual Reality to Document Coping Deficits After a Stroke. Cyberpsychology and Behaviour, 1,1 :79-91 23. MITTELSTAEDT H. (1997): Interaction Of Eye-Head, And Trunk-Bound Information In Spatial Perception And Control. J.Vest. Res., Voi. 7: 283-303 24. NORRÈ M.E. (1990): Posture In Otoneurology. Acta Oto-Rhino-LaryngoL Belgica, Voi. 44, N. 2-3: 55-364 25. ROLL J.P. ROL R.(1988): From Eye To Foot: A Proprioceptive Chain Involved In Postural Control. In Amblard B. Berthoz A. Clarac F. (Eds) Posture And Gait. Development.Adaptation And Modulation. Elsevier Science Publishers, Amsterdam: 155- 166 26. ROSENBAUM D.A.(1991): Human Motor Control. Academic Press, San Diego 27. RUDGE P. BRONSTEIN A.M.(1995): Investigations Of Disorders Of Balance. J. Neurol Neurosurg. Psych., 59:568-578 28. WATZLAWICK P. BEAVIN J.H. JACKSON D.D. (1967): Pragmatic Of Human Communication. Norton & Co, New York.